在人体精密的器官系统中,心脏堪称最“敬业”的劳模。从生命孕育之初,它便开始从不停歇地跳动,日夜为全身各处输送血液和养分,确保每个细胞都能正常工作。然而,即使构造精密、性能卓越,如同任何一台机器,心脏也难以抵挡时间与压力的双重磨损。过度使用、疾病侵扰或调控机制紊乱,都可能导致它力不从心。
心力衰竭与左心衰竭:心脏的“掉链子”
顾名思义,“心力衰竭”就是心脏干活干不动了,泵血功能下降,身体各处就开始“缺货”了。心衰有很多种类型,其中最常见的一种叫“左心衰”,也就是负责把血液送到全身的左心室出了问题。
左心衰又分两种:一种是“收缩性心衰”,就是心脏使
上劲、泵不出足够的血;另一种是“舒张性心衰”,是心脏没法正常张开、装不进多少血。不管是哪种,最后结果都是一样的:全身供血不够,尤其肺部会先受影响。
想象一下,心脏像个泵,往桶里注水,结果泵力不足,水流也小了,水慢慢倒灌回来,肺里开始积水了——这就让人感到喘不上气,特别是一平躺就觉得胸闷,只能坐着喘,这就是“端坐呼吸”。严重的时候,肺泡里的血管可能还会破裂,出现咳血。
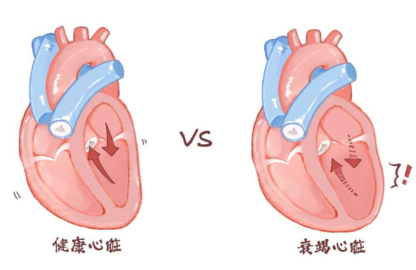
为什么会出现呼吸困难、咳血和易疲劳?
常见症状包括呼吸困难、端坐呼吸、咳血、运动耐量下降等。这些看似不相关的表现,其实都可以从血液循环的逻辑中找到答案。
正常血液循环中,血液从全身回到右心,经肺换气后进入左心,最终再输送到全身。当左心室泵血能力下降(不管是收缩不力还是舒张不全),就会像“进水多、出水少”的水桶,导致血液在肺部回流和积聚,引发肺水肿,造成气促和呼吸困难。为了减轻肺部压力,患者往往需要半卧位或端坐位才能稍感舒适——这就是“端坐呼吸”。当肺泡内压升高,毛细血管破裂,还可能咳出血性痰液。
此外,由于血液泵出减少,身体会优先保障大脑和心脏等重要器官的供血,而限制四肢和肌肉的血流,造成乳酸堆积,稍加活动便疲惫不堪,“抬不起脚”的现象便由此产生。

免疫失衡:心脏的“隐秘杀手”
近年来的研究揭示,免疫系统的失衡在心力衰竭的发生和进展中扮演了关键角色。正常情况下,免疫系统通过炎症应答清除病原体和受损细胞,有助于修复组织。但当这种炎症反应长期存在或过度激活时,就会变成“内讧”。在心力衰竭,尤其是慢性阶段中,研究发现T细胞、单核细胞/巨噬细胞等免疫细胞异常活跃,释放大量炎性因子(如TNF-α、IL-6等),不仅加重心肌细胞损伤,还促进心脏纤维化与重构。此外,免疫系统异常还会干扰心肌代谢和线粒体功能,使本已疲惫的心脏更加无力。越来越多证据显示,调节免疫反应可能成为心衰治疗的新突破口。
心力衰竭真的无药可救吗?
尽管目前无法完全逆转心脏的结构损伤,但借助规范的治疗手段,如SGLT2抑制剂、ARNI类药物、利尿剂、β受体阻滞剂等,患者的症状可以显著改善,生存质量和寿命都有明显提高。同时,科研人员也在探索免疫调控相关靶点和生物标志物,力求实现心衰的早诊早治。
护心有道,从预防做起
预防是管理心衰风险的关键一环。规律运动、健康饮食、避免高盐高脂、保持心情愉悦、控制血压和血糖、保证充足睡眠,都是有效的护心之道。同时,警惕免疫系统的异常信号,避免过度应激和慢性炎症,也是守护心脏健康的重要策略。
毕竟,只有我们用心呵护这颗不知疲倦的“发动机”,它才能继续为我们的生命奔涌不息。